Guía definitiva: diferencias clave entre inseminación artificial y fecundación in vitro
En el camino hacia la paternidad o la maternidad, existen varias técnicas de reproducción asistida que pueden ofrecer opciones a personas y parejas con diferentes escenarios médicos. Entre las más conocidas están la inseminación artificial y la fecundación in vitro. Aunque ambas buscan ayudar a concebir, se basan en principios distintos, se realizan de manera diferente y presentan pros y contras distintas. Este artículo explora, de forma detallada y estructurada, qué es cada procedimiento, qué los diferencia, en qué circunstancias suelen recomendarse y qué consideraciones prácticas deben tenerse en cuenta. La intención es brindar una guía clara que ayude a tomar decisiones informadas junto con profesionales de la salud reproductiva.
Definiciones y conceptos básicos
Antes de entrar en las diferencias, es esencial comprender, a grandes rasgos, qué implica cada técnica y cuál es su objetivo principal:
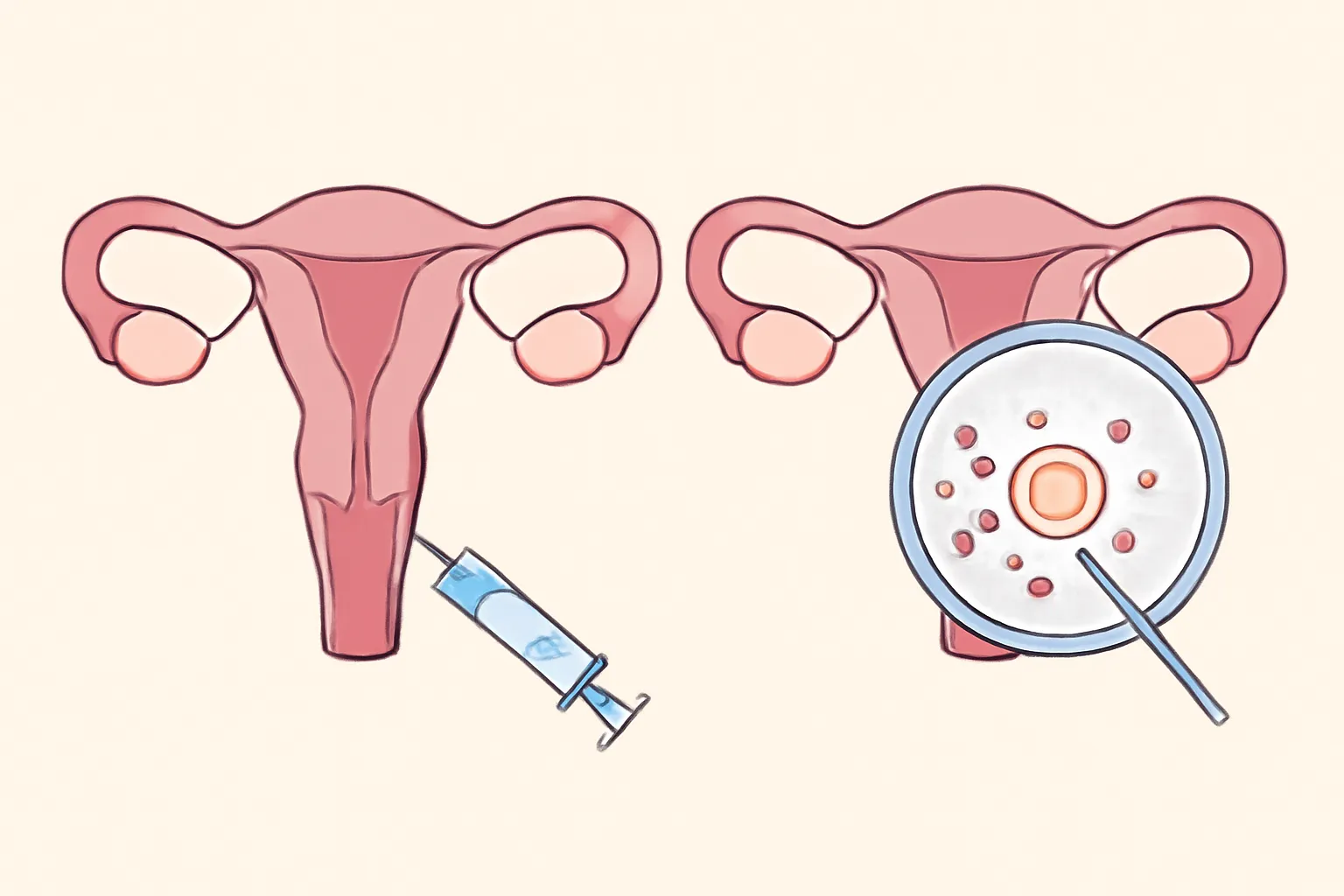
- Inseminación artificial (a menudo abreviada como IA o inseminación intrauterina, IIU) es un procedimiento en el que se coloca el semen previamente preparado directamente en el útero durante el periodo de ovulación. El objetivo es facilitar que los espermatozoides lleguen a la cavidad uterina para fertilizar al óvulo, reduciendo la distancia que deben recorrer.
- Fecundación in vitro (conocida como FIV) es un procedimiento complejo que implica estimular los ovarios para producir múltiples óvulos, recogerlos, fertilizarlos con el semen en un laboratorio y transferir uno o más embriones resultantes al útero. En la FIV, la fertilización ocurre fuera del cuerpo de la mujer, y el avance embrionario se observa antes de la transferencia.
Procedimiento paso a paso: qué ocurre en cada técnica
Inseminación artificial (IA/IIU)
- Evaluación previa: el equipo médico revisa antecedentes, pruebas de fertilidad y salud general de la mujer y el hombre para confirmar la idoneidad del procedimiento.
- Preparación del semen: se recolecta la muestra de semen y se procesa en el laboratorio para concentrar espermatozoides móviles y eliminar impurezas, si es necesario.
- Detección de ovulación: la fecha de la ovulación se estima mediante pruebas de ovulación, análisis de sangre o ultrasonidos para sincronizar la inseminación con la mayor ventana fértil.
- Inserción intrauterina: el semen preparado se introduce a través del cuello del útero y se deposita en la cavidad uterina con un catéter, a menudo sin necesidad de anestesia.
- Después del procedimiento: la paciente puede reanudar sus actividades normales poco después; en algunos casos se recomienda reposo ligero por corto periodo. Se espera un período de tiempo para observar si ocurre la concepción.
La IA suele requerir menos recursos, menos manipulación de los óvulos y una duración menor frente a la mayoría de las técnicas de reproducción asistida. Es especialmente útil cuando la causa principal es de origen masculino leve o cuando la pareja desea evitar intervenciones invasivas. Sin embargo, su tasa de éxito por ciclo suele ser menor que la de la FIV en muchas poblaciones, y la posibilidad de concepción depende fuertemente de la calidad de la muestra de semen y de la regularidad ovulatoria.
Fecundación in vitro (FIV)
- Estimulación ovárica: se administran hormonas para estimular los ovarios y producir múltiples óvulos en lugar de uno solo, aumentando las probabilidades de fertilización y de obtener embriones viables.
- Monitoreo: se realizan ecografías y análisis hormonales para seguir el desarrollo folicular y planificar la recuperación de óvulos.
- Recolección de óvulos: mediante un procedimiento mínimamente invasivo, los óvulos se extraen de los ovarios con la ayuda de una aguja guiada por ultrasonido.
- Fertilización en laboratorio: los óvulos se combinan con el semen en condiciones controladas. Puede hacerse in vitro (fusión natural) o mediante inyección intracitoplasmática de espermatozoides (ICSI) cuando hay factores de fertilidad complicados.
- Desarrollo embrionario: se cultivan los embriones en un incubador durante varios días para seleccionar los de mejor calidad.
- Transferencia de embriones: uno o varios embriones seleccionados se transfieren al útero, con o sin criopreservación de embriones excedentes para usos futuros.
- Soporte lúteo: se continúa con un apoyo hormonal para favorecer la implantación y el mantenimiento del embarazo en las primeras semanas.
La FIV es una opción más invasiva y compleja que la IA, pero ofrece la posibilidad de resultados significativos incluso en escenarios de infertilidad más desafiantes, como daño en las trompas de Falopio, reserva ovárica reducida, o defectos de esperma que dificultan la fertilización natural. Su tasa de éxito por ciclo suele ser superior a la de la IA en muchos casos, especialmente cuando existen múltiples factores de infertilidad o cuando la concepción natural ha estado ausente durante un periodo prolongado.
Ventajas y desventajas: cuándo conviene cada una
Ventajas de la inseminación artificial
- Menor invasividad y, en general, menor complejidad que la FIV.
- Costos iniciales bajos en comparación con la FIV, aunque pueden acumularse con múltiples ciclos.
- Riesgos médicos limitados para la madre en comparación con técnicas más invasivas.
- Procedimiento relativamente rápido y con una logística menos demandante.
- Puede realizarse con semen de un compañero o de donante, según las necesidades y preferencias.
Desventajas de la inseminación artificial
- Tasa de éxito por ciclo generalmente menor que la de la FIV en muchos escenarios.
- Puede requerir varios intentos para lograr un embarazo, dependiendo de la edad y la causa de infertilidad.
- No es adecuada para todos los tipos de infertilidad, como problemas graves de fertilización o ausencia de óvulos sanos.
- Menor flexibilidad para abordar ciertas condiciones médicas que podrían requerir una división de etapas, como fertilización con técnicas especializadas.
Ventajas de la fecundación in vitro
- Mayor tasa de éxito por ciclo para muchas parejas, especialmente cuando existen factores de infertilidad complejos.
- Posibilidad de diagnóstico y selección de embriones para garantizar mayor viabilidad y, en algunos casos, descartar anomalías genéticas antes de la transferencia (dependiendo de las pruebas disponibles).
- Amplia flexibilidad para situaciones como dificultad en la ovulación, trompas de Falopio bloqueadas, o factores masculinos graves.
- Posibilidad de congelar embriones para usos futuros sin necesidad de repetir la estimulación ovárica.
Desventajas de la fecundación in vitro
- Procedimiento invasivo para la recogida de óvulos y un proceso emocionalmente exigente.
- Costos significativamente más altos por ciclo y por tratamiento total.
- Riesgos asociados a la estimulación hormonal, como síndrome de hiperestimulación ovárica, y posibles complicaciones durante la recuperación.
- El proceso puede requerir varias visitas médicas y un plan de tratamiento amplio y prolongado.
Factores que influyen en la elección entre IA y FIV
La decisión entre inseminación artificial y fecundación in vitro no depende únicamente de un diagnóstico; también intervienen factores personales, emocionales y prácticos. A continuación se enumeran algunas consideraciones clave:
- Edad de la mujer: la edad es uno de los factores más determinantes de éxito. En mujeres menores de 35-37 años, la IA puede lograr embarazos en una proporción razonable de ciclos. En mujeres mayores, la FIV suele presentar mejores tasas por intento.
- Tipo de infertilidad: la IA funciona mejor cuando la infertilidad es de origen masculino leve o de origen desconocido sin anomalías ováricas graves. La FIV tiende a ser más adecuada ante bloqueo de trompas, baja reserva ovárica o fallos múltiples de fertilización.
- Calidad del semen y movilidad espermática: si la movilidad de los espermatozoides es limitada, o hay necesidad de técnicas como ICSI, la FIV se vuelve más atractiva.
- Reserva ovárica: reservas bajas pueden requerir estimulación más agresiva en FIV para obtener suficientes óvulos viables y/o considerar donación de óvulos.
- Factores médicos: antecedentes de endometriosis, anomalías uterinas, o desequilibrios hormonales pueden influir en la decisión hacia FIV o, en algunos casos, hacia abordajes diferentes.
- Preferencias personales y éticas: algunas parejas prefieren evitar intervenciones invasivas, otras valoran la posibilidad de diagnóstico embrionario o la opción de congelar embriones.
- Costo y cobertura: la disponibilidad de cobertura médica o de financiamiento público puede inclinar la balanza hacia una u otra opción, dependiendo de la región y el sistema de salud.
- Tiempo y logística: la IA suele requerir menos tiempo y logística que la FIV, que implica múltiples etapas, controles y posibles trasplantes de embriones.
Riesgos y consideraciones éticas y regulatorias
Como cualquier intervención médica, la IA y la FIV conllevan riesgos y consideraciones específicas:
- Riesgos médicos: la IA tiene menos riesgos médicos directos, aunque existe la posibilidad de embarazo múltiple si se transferir más de un embrión en la FIV. La FIV, por su parte, conlleva riesgos asociados a la estimulación ovárica, a la extracción de óvulos y a la transferencia embrionaria.
- Embarazo múltiple: el uso de múltiples embriones en FIV puede aumentar la probabilidad de embarazos gemelares o de múltiplos, con mayores riesgos para la salud de la madre y de los recién nacidos. Muchos protocolos modernos recomiendan la transferencia de un solo embrión cuando es seguro.
- Impacto emocional: el proceso puede generar estrés, ansiedad y presión psicológica; el acompañamiento emocional y el apoyo psicológico suelen ser recomendables.
- Ética y donación: cuando se utilizan donantes de esperma o de óvulos, surgen consideraciones éticas y legales sobre la identidad, la confidencialidad y los derechos de los donantes y de los futuros niños.
- Regulación y legislación: las normativas pueden variar entre países y regiones, afectando aspectos como la selección de embriones, el uso de donantes, la tiene de criopreservación y el acceso a tratamientos.
Resultados y probabilidades: qué deben saber las familias
Las probabilidades de éxito pueden variar ampliamente según la edad, la causa de la infertilidad y la calidad de los gametos. A modo orientativo:
- Con IA, la tasa de éxito por ciclo en poblaciones adecuadas suele situarse en rangos que pueden estar entre el 10% y el 20% en mujeres menores de 35 años, y decrece con la edad.
- Con FIV, la tasa de éxito por ciclo puede ser mayor, especialmente si se utilizan múltiples embriones viables y se realiza una transferencia adecuada; para mujeres menores de 35 años, las tasas por ciclo pueden superar el 35% en muchos centros, y descienden progresivamente con la edad.
- La congelación de embriones ofrece la posibilidad de ciclos adicionales sin recurrir a una nueva estimulación hormonal, aumentando las oportunidades de embarazo a lo largo del tiempo.
Costos, tiempos y accesibilidad
La decisión entre IA y FIV también se ve influida por consideraciones prácticas como el costo, la duración total del proceso y la accesibilidad de los tratamientos:
- Costos: la IA suele ser menos costosa que la FIV por ciclo, pero los gastos pueden acumularse si se requieren múltiples intentos. La FIV implica honorarios médicos, laboratorio, medicamentos hormonales, procedimientos de extracción y, a veces, costes de criopreservación y de pruebas genéticas.
- Duración y compromiso temporal: la IA presenta una ventana de tratamiento relativamente corta por ciclo, mientras que la FIV puede requerir varios meses para completar un ciclo completo y, en algunos casos, más de uno.
- Accesibilidad: la disponibilidad de estos tratamientos puede variar según la región, las clínicas y la cobertura de seguros. En algunos lugares, la FIV puede estar sujeta a listas de espera o a criterios clínicos estrictos.
- Apoyo y seguimiento: ambos procesos requieren un compromiso emocional y médico; la FIV, al involucrar múltiples fases y hormona, suele requerir un seguimiento más intensivo.
- Donación de gametos: la posibilidad de usar donante de esperma o de óvulos añade opciones adicionales, pero también conlleva consideraciones éticas y regulatorias que deben discutirse con el equipo médico.
Preguntas frecuentes sobre IA y FIV
- ¿La IA es menos efectiva que la FIV? En general, la IA tiene tasas de éxito por ciclo más bajas que la FIV, especialmente en mujeres mayores o cuando existen múltiples factores de infertilidad. Sin embargo, puede funcionar bien en casos específicos, como infertilidad de origen masculino leve o cuando la mujer tiene ovulación regular y trompas sanas.
- ¿La FIV implica más riesgos? Sí, en comparación con la IA, la FIV conlleva riesgos asociados a la estimulación ovárica y a procedimientos de extracción de óvulos, aunque estos riesgos están gestionados por profesionales. Las tasas de complicaciones graves son bajas, pero existen.
- ¿Puede combinarse la IA y la FIV? En la práctica clínica, algunas parejas pueden intentar IA primero y, si no hay éxito tras varios ciclos, considerar FIV. En otros casos, se utiliza IA para continuar mientras se planifica un ciclo de FIV.
- ¿Qué pasa si ya he fallado varios ciclos? Si IA ha fallado repetidamente, los médicos suelen evaluar la posibilidad de FIV o de usar donantes, según las causas identificadas y la reserva ovárica, para aumentar las probabilidades de éxito.
- ¿Qué papel juega el embrión en FIV? En FIV, la calidad y viabilidad de los embriones son factores clave para la decisión de cuántos embriones transferir y si conviene realizar criopreservación para futuros intentos.
Consejos prácticos para aumentar la claridad en la toma de decisión
A continuación se ofrecen recomendaciones útiles para orientar a las personas o parejas en este proceso tan personal y delicado:
- Consulta con un especialista en fertilidad: un médico reproductivo puede evaluar la situación clínica, revisar pruebas y recomendar la opción más adecuada basada en evidencia y experiencia clínica.
- Solicita una evaluación completa: pruebas de reserva ovárica, semen, anatomía uterina y otros exámenes pueden ayudar a entender las opciones y a planificar adecuadamente.
- Solicita información sobre tasas de éxito específicas: las tasas varían según la edad y la causa de infertilidad; solicita al equipo datos basados en tu perfil para tener expectativas realistas.
- Considera el soporte emocional: los tratamientos de reproducción asistida pueden ser desafiantes emocionalmente; buscar apoyo psicológico o grupos de apoyo puede ser beneficioso.
- Evalúa costos y cobertura: pregunta por el costo por ciclo, qué está incluido, y si existen programas de financiación, seguros o ayudas gubernamentales en tu región.
- Planifica para el futuro: si la reserva ovárica es limitada, o si se requieren embriones para más de un intento, conversa sobre opciones de criopreservación y planificación a largo plazo.
Testimonios y experiencias reales (enfoque educativo)
En el ámbito educativo, escuchar experiencias de familias que han pasado por IA o FIV puede ofrecer una perspectiva humana y realista. Los resultados varían, y cada historia aporta enseñanzas sobre la paciencia, la toma de decisiones informadas y la importancia de la comunicación con el equipo médico. Es vital entender que el éxito no siempre llega en el primer intento, y que el apoyo emocional, la claridad de expectativas y la asesoría profesional son componentes clave en todo el proceso.
Conclusión: resumen y consideraciones finales
En resumen, la diferencia entre inseminación artificial y fecundación in vitro radica en el procedimiento, la intervención médica, y el nivel de complejidad y control sobre el proceso. La IA ofrece una opción menos invasiva, con costos y tiempos generalmente menores, adecuada para ciertos perfiles de infertilidad. La FIV representa una vía más invasiva y costosa, pero con mayores probabilidades de éxito en muchos escenarios y con la ventaja de permitir la observación y selección de embriones, así como la posibilidad de criopreservar para futuros intentos. Ambos enfoques comparten el objetivo común: ayudar a las personas a lograr un embarazo seguro y saludable.
Al considerar cuál camino seguir, es fundamental valorar:
- La edad y la historia clínica de infertilidad.
- Las preferencias personales y éticas sobre los donantes, la selección de embriones y la criopreservación.
- El presupuesto y la cobertura disponible en tu región.
- La posibilidad de evaluar y ajustar el plan en función de los resultados de pruebas y de la experiencia clínica durante el proceso.
Para un diagnóstico preciso, un plan de tratamiento claro y un acompañamiento adecuado, es imprescindible consultar con un especialista en reproducción asistida. Ellos podrán interpretar las pruebas, explicar las probabilidades realistas y diseñar un plan personalizado que maximice las oportunidades de concepción y un embarazo exitoso. Este artículo busca aportar claridad y fundamentos para una conversación informada, pero no sustituye la orientación médica profesional.
Si te interesa profundizar, pregunta específicamente sobre diferencia entre IA y FIV en función de tu situación particular, así como sobre tipos de pruebas diagnósticas, protocolos de estimulación y opciones de criopreservación. Explorar estas áreas con tu equipo de atención médica te permitirá entender mejor las opciones y tomar decisiones fundamentadas para tu futuro familiar.